A psoríase ecórica (vulgar) é unha enfermidade crónica da pel, que se caracteriza pola aparencia de cambios característicos na pel, unha forte diminución da calidade de vida debido á aparencia de picazón e queimar a pel, pero ao mesmo tempo non supón unha ameaza directa para a vida, mantendo na maioría dos casos ao longo da súa lonxitude.
Os primeiros signos de psoríase na maioría dos casos atópanse na infancia ou na mocidade, despois de trinta anos a enfermidade, por regra xeral, non se manifesta. Ao redor do dous por cento da poboación sofre esta enfermidade, aínda que segundo algúns outros datos, a cifra supera o 6%, pero moitos casos de leve curso da enfermidade simplemente non se rexistran.
Causas
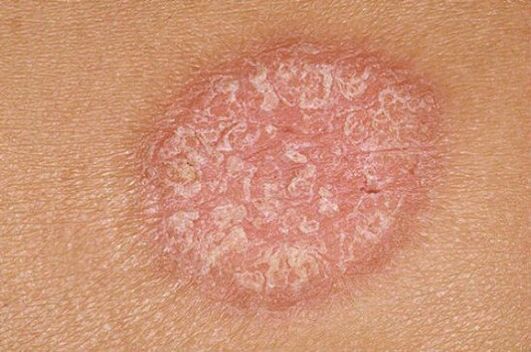
A psoríase común común é unha enfermidade versátil, é dicir, non se produce baixo a influencia dunha certa causa, senón debido á influencia dun gran número de factores. Así que se considerou durante moito tempo, ata que os científicos descubriron que a anomalía xenética está baseada realmente no desenvolvemento da enfermidade.
As violacións no ombreiro curto do quinto cromosoma son a causa dun cambio na tolerancia inmune e baixo a influencia de varios factores que este cambio pode aparecer en forma de psoríase. Noutras palabras, unha anomalía xenética crea unha predisposición á enfermidade, pero aínda non garante a súa aparición.
Deberían chamarse factores que poden contribuír á psoríase:
- Estrés;
- Alcol e fumar;
- Enfermidades infecciosas e focos de infección crónica;
- Trastornos endocrinos, principalmente diabetes;
- Violacións da tolerancia inmune baixo a influencia de diversos factores externos, incluída a mala ecoloxía.
Síntomas e primeiros signos
A psoríase ocupacional é a forma máis común da enfermidade, crese que o 90% de todos os casos de psoríase caen sobre a psoríase vulgar.
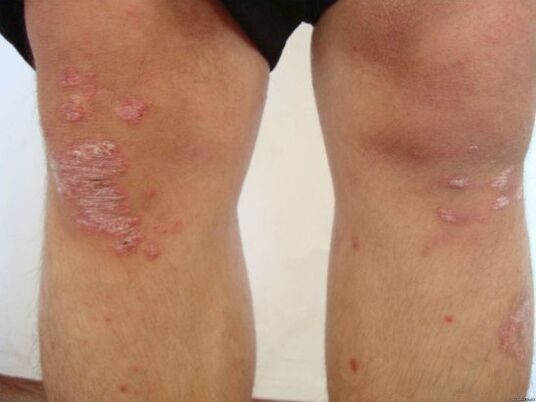
A psoríase do coiro cabeludo pode producirse, pero moitas veces obsérvanse manifestacións precisamente na pel. Os primeiros cambios aparecen na pel da superficie extensor das xuntas do cóbado e do xeonllo. A continuación, poden estenderse desde os focos primarios na superficie do extensor do antebrazo e no ombreiro, no peito e nas costas.
As características das erupcións cutáneas son as seguintes:
- Punto negro;
- Hai unha placa branca na superficie (parece unha placa de cera);
- Elimínanse as cortizas, pero non fáciles;
- Despois de eliminar as cortizas na superficie da erupción, aparece a descarga sanguenta, xa que a eliminación das codias lesiona os vasos sanguíneos.
As erupcións para a psoríase van sempre acompañadas de picazón severa, ás veces tan pronunciado que por mor do sono nocturno é perturbado, o que leva a pronunciadas emocións negativas e réxime e descanso deteriorados. As capacidades de traballo redúcense significativamente, en relación coa que a psoríase sen tratamento pode causar discapacidade.
Psoríase ordinaria en nenos
Nalgúns casos, a psoríase ordinaria en nenos pode manifestarse na idade moi temperá, neste caso aparecen manifestacións clínicas características e o tratamento estándar é difícil debido ao efecto negativo dos fármacos noutros órganos e sistemas.
Non obstante, practicamente non se desenvolve practicamente a psoríase común ou calquera outra psoríase, na maioría dos casos a enfermidade se desenvolve na adolescencia e nos anos anteriores pode imitar unha dermatite atópica moito máis común. Non obstante, cando os cambios aparecen na pel, aínda é necesario consultar a un médico canto antes para examinar e formar un diagnóstico preciso.
Medidas de diagnóstico
Na maioría dos casos, o diagnóstico de psoríase ordinaria non causa grandes dificultades. Os signos clínicos característicos permiten sospeitar da presenza da enfermidade, un síntoma positivo confirma os presupostos, pero para facer un diagnóstico final, úsase para realizar unha biopsia da área da pel cuberta de erupcións cutáneas, onde a enfermidade detecta cambios histolóxicos na derme.
Con que podes confundir?
A pesar da presenza dun cadro clínico característico, non sempre é posible facer un diagnóstico só durante o exame, nalgúns casos é necesario diferenciar a enfermidade con:
- Eczema seborreico;
- Líquido plano vermello;
- Neurodermatite;
- Dermatite atópica.
O método máis eficaz para realizar un diagnóstico diferencial é unha biopsia da zona da pel. A detección de cambios característicos da psoríase na pel permite verificar o diagnóstico.
Tratamento da psoríase
Se houbese un único esquema de tratamento eficaz da psoríase, probablemente, todos os pacientes poderían desfacerse facilmente das manifestacións da enfermidade e mellorar significativamente a calidade de vida, pero hai unha serie de problemas na terapia desta enfermidade, entre eles debería chamarse:
- Negativa de pacientes con tratamento con curso leve e moderado;
- A dificultade de facer fronte á situación nun curso grave da enfermidade;
- Elevado custo de métodos de tratamento eficaces;
- A necesidade de selección individual de terapia para conseguir o resultado desexado.
A terapia de psoríase debe incluír non só o tratamento con medicamentos sistémicos e locais, senón tamén o uso de técnicas fisioterapéuticas (o bo rendemento demostra unha terapia de potencia), así como o cumprimento dunha dieta e un cambio no estilo de vida (rexeitamento de malos hábitos, limitación do estrés psicolóxico).
Entre o sistema e as drogas locais son máis utilizados:
- Citostática;
- Anticorpos monoclonais;
- Célula T da inmunidade;
- Glucocorticoides;
- Pomadas anti -inflamatorias baseadas no ácido salicílico.
A selección de medicamentos específicos, a determinación da súa compatibilidade e a posibilidade de uso (dependendo da presenza de patoloxía concomitante) é determinada exclusivamente polo médico despois dun exame completo. En ningún caso, en ningún caso se pode dar recomendacións de correspondencia para aumentar a eficacia do tratamento.
Como tratar a psoríase na casa
O desenvolvemento da psoríase baséase en factores inmunes, unha violación da tolerancia debido á anomalía xenética leva ao desenvolvemento destes cambios na pel, que son a causa da aparencia dos síntomas correspondentes.
Non é de estrañar que a medicina tradicional implique o uso de varias receitas baseadas en herbas, follas e raíces de plantas que teñen propiedades inmunomodulantes. Crese que o efecto inmunomodulador pode reducir a gravidade das manifestacións.
Pero moitas herbas que se recomenda usar (caléndula, camomila, etc.) teñen propiedades inmunostimulantes. A activación da inmunidade na psoríase pode causar agravamento da enfermidade e só un aumento da gravidade dos síntomas.
É por iso que en ningún caso debes recorrer á auto -medicación con herbas e outros remedios populares para a psoríase, e se se poden empregar algúns métodos, só ademais da terapia principal e só baixo o estrito control do médico despois dun exame completo.
Se durante o tratamento a aparición de novas erupcións cutáneas, aumentou a gravidade dos síntomas, o agravamento da queima e da picazón é notado, entón esa terapia debe ser detida inmediatamente, xa que pode supor un perigo directo para a súa saúde.
¿Toman o exército con psoríase?
A psoríase é a enfermidade na que se dá un atraso temporal do servizo militar ou se recoñece un recrito como inútil para o servizo militar. En formas graves da enfermidade, cando as grandes áreas da pel están afectadas, hai danos nas articulacións, a condición xeral sofre significativamente - non levan ao exército.
Se falamos de formularios limitados e fáciles de tratar, pódese prestar un atraso temporal do servizo no exército con eles, despois do tratamento, unha comisión médica está a recoller, que recoñece o recrito adecuado para o servizo ou exento dela.
Crese que a psoríase é unha contraindicación para servir. Non obstante, nalgúns casos, unha comisión médica pode tomar outra decisión, polo tanto, a resposta final a esta pregunta dá unha comisión médica despois de avaliar a condición xeral, o grao de gravidade da enfermidade e outros factores. As accións dos médicos están reguladas polas instrucións pertinentes segundo as cales o reclito debe ser atribuído a unha das categorías (de A a D) de acordo coa que se lle dá unha exención temporal ou constante do servizo.
Prevención do desenvolvemento da psoríase
É posible realizar unha prevención eficaz da psoríase? A pregunta retórica, que non é inequívoca. O certo é que todos os factores que contribúen ao desenvolvemento da enfermidade poden levar a psoríase, como se considera hoxe, só en presenza dunha anomalía xenética que non se pode influír.
Por suposto, a prevención na maioría dos casos non se realiza, xa que nin o propio paciente nin ninguén saben da presenza de predisposición. As excepcións son só casos nos que os pais sofren psoríase e este feito pódese avaliar como un alto risco de desenvolver a enfermidade no propio paciente.
As medidas para evitar o desenvolvemento da enfermidade deben incluír:
- A restrición máxima de todas as influencias estresantes e o estrés psicolóxico non sempre é capaz de facelo, pero recoméndase limitar a carga psicoemocional;
- Realizar un tratamento oportuno e completo de focos infecciosos e saneamento de focos de infección crónica (recomendado non só co obxectivo de previr a psoríase, senón tamén doutros, incluíndo enfermidades autoinmunes);
- Rexeitamento de malos hábitos, cumprimento do réxime de traballo e descanso, nutrición adecuada;
- Tratamento adecuado de enfermidades concomitantes, principalmente - patoloxía endocrina;
- Protección contra os raios ultravioleta (restrición da estancia baixo a luz solar directa, uso de cremas de protector solar).
As medidas para a prevención da psoríase ordinaria non son estrictamente específicas, e a principal dificultade do seu uso práctico é que é practicamente imposible levar a cabo unha prevención primaria debido á ignorancia do risco potencial, a prevención secundaria é importante en termos de prevención da progresión da enfermidade, pero non axuda a eliminar os cambios existentes.
Previsión para a vida e a recuperación
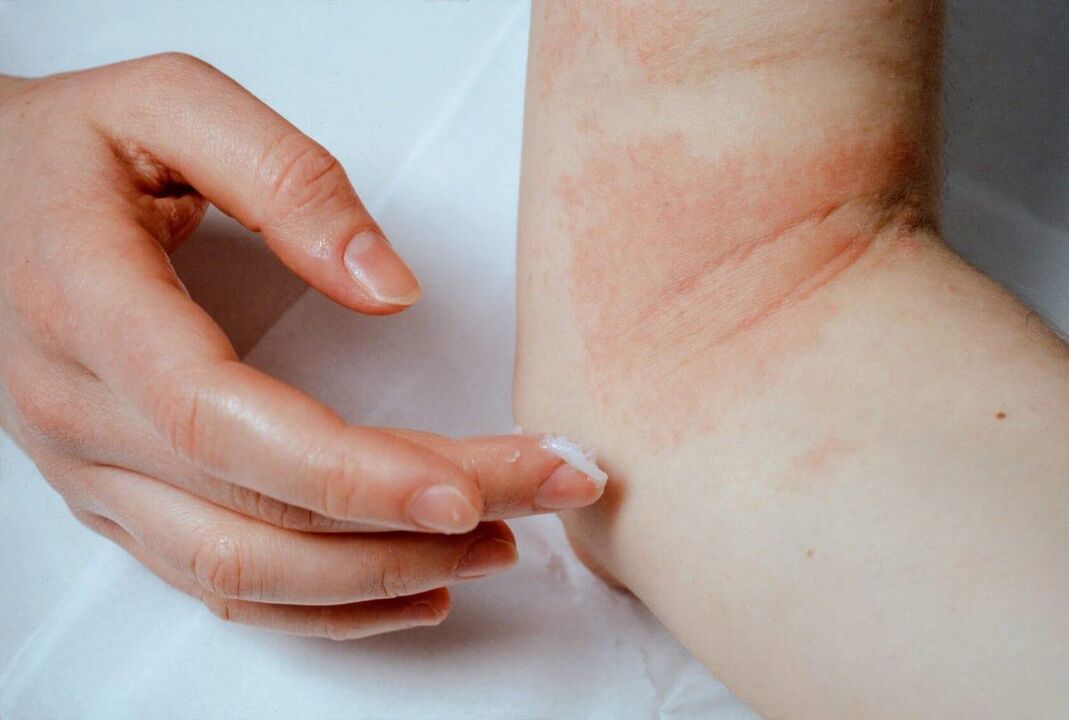
Con psoríase, a previsión para a vida é favorable, pero para a recuperación, desfavorable. Esta enfermidade non leva ao desenvolvemento de complicacións que ameazan a vida e non é a causa da morte dos pacientes, senón que reduce significativamente a calidade de vida.
O uso de enfoques e métodos de tratamento non permite desfacerse completamente da enfermidade, polo que o prognóstico para a recuperación é desfavorable. A terapia debe estar dirixida a reducir a gravidade dos síntomas e prolongar o período de remisións. Con un tratamento adecuado, é posible conseguir unha desaparición case completa de erupcións cutáneas e reducir significativamente a frecuencia das exacerbacións.

























